呼吸機能検査(前編)
こんにちは、実習科の先生全員の間で有名になってしまったぬーみんです。しかも隣の科の先生にも知られてるし。はーー、心折れそう・・・
今日は呼吸機能検査の数値の意味と検査の仕組みについてまとめたいと思います。
フルセットで呼吸機能検査をする場合、4つのパートに分かれます。
- 1回換気量、肺活量
- フローボリューム曲線
- 機能的残気量
- 肺拡散能力
1と2のみ測定する場合が多くポータブルのスパイロメーターで計測することができますが、4まで測る場合は専用の検査室にあるような大きなものでないと図ることはできません。
●1回換気量・肺活量
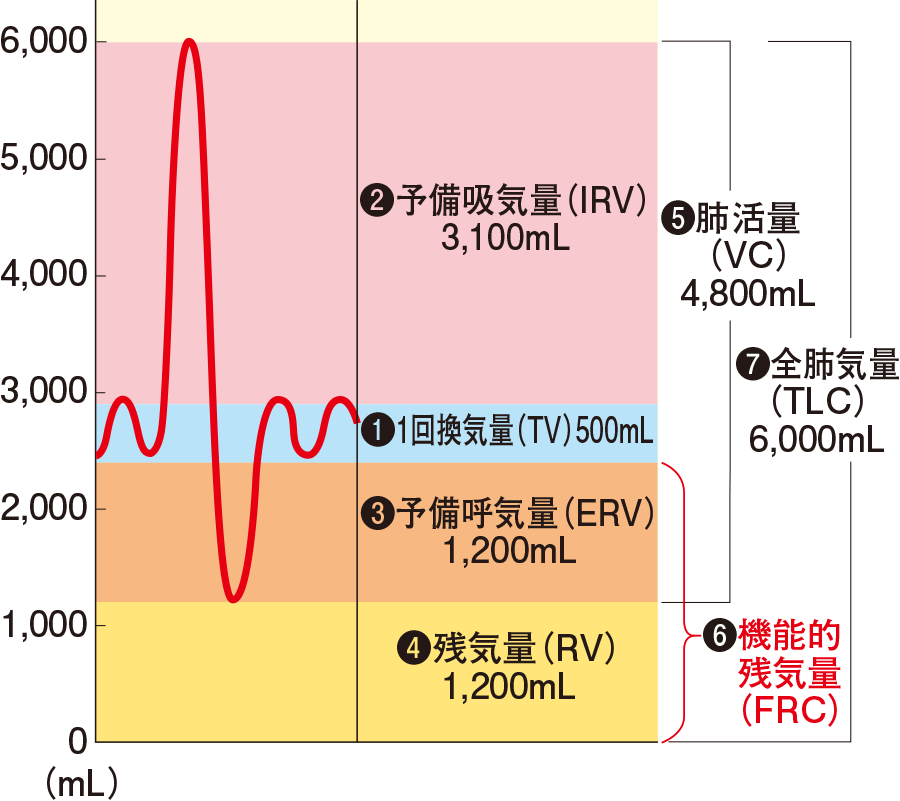
国試勉強でよく見る例のグラフですね。
1回換気量(TV)は楽に息をしているときの呼吸量で正常値は約500mlです。あとは上の図を見ればわかると思います。この検査では残気量を測ることはできません。
●フローボリューム曲線

これもよく見るグラフです。縦軸では呼気は上に、吸気は下に向かい、スピードが速くなるとより上(下)にいきます。また、横軸で左方に行くほど肺内の空気が多く、右方に行くほど肺内の空気が少ないことを表します。

①:正常
②:肺気腫(閉塞性肺障害:肺気量が異常に大きいことから推定される)
③:肺線維症(拘束性肺疾患)
④:COPD+慢性気管支炎(閉塞性肺疾患:軽症の場合は肺気量の変化なく下に凸になるのみ)
⑤:上気道閉塞
肺が膨らまずに十分に吸い込めない場合、形はそのままで肺気量が小さくなり右に偏位します。逆に末梢気道が閉塞して息が吐きだしにくい場合は急激に流速が小さくなるため、下に凸のグラフを示します。
詳しくはこのサイトに全部書いてあります(丸投げ)
ちなみに曲線の前半部分は本人の努力ややる気が反映されます(施行ごとに傾きが変わる)が後半部分は必ず傾きが一致します。理由は後半部分は随意の呼吸筋が関与せずに肺の間質が押し縮めているかららしいです。
続く・・・
9月に入ってからのリハと2回目の診察
こんにちは、夏休みも終わり病院実習が再開しました。
自転車ではなく電車で某大病院に通うことにもすっかり慣れて、最近では片松葉杖で歩くようになりました。
でも、膝のケガのせいで先生方にもカリキュラムの変更で多大な迷惑をかけている上に担当の患者さんとご家族にまで心配されてしまいます。なかなか心の折れる実習になりそうです。先生方のご好意もあって外病院実習は免除してもらって全部大学病院で実習させてもらっています。市中病院は大学病院とはまた違った良さがあるので行けないのは少し残念です。まあこの状態で朝早くに通勤ラッシュに巻き込まれても踏ん張りがきかないので危ない、ってことで妥当な判断でしょう。
あとスタッフ患者関係なく好奇の目で見られているような気がするのもつ辛いですね。もう慣れましたけど。
リハビリは週に1~2回に減りました。可動域は1hぐらいほぐして先生に曲げてもらうと145°まで曲がるようになりました。やったね!!
家では曲げるのは引き続きで、大腿四頭筋の筋トレも取り入れています。
今の問題点は実習にせいで夜はすぐに眠くなるので時々リハをさぼっちゃうことですね。
この前2週間ぶりに整形外科の先生に診てもらったら、「順調だけど、可動域がまだ小さいし筋力なさすぎ」とのコメントをいただきました。まだまだリハが必要ですね・・・ほかに「左足だけきれいに細くなったやん」って言われました。なんもうれしくねーわ
手術の具体的な話はまだのようです。先生曰く、内側側副靭帯が保存療法で治るか治らないかによって手術規模が変わるのであと1か月ほど様子を見ないといけないそうです。
今決断しないといけないことは海外実習の日程です。規模が大きくなって手術1日枠を取る場合、さらに手術が遅れるかもしれないとのことです。すると、術後経過が悪かった場合実習に行けないことも考えられるので1か月遅らせようかなと考えています。海外で1人は不安だけど、行けないよりはいいでしょう。
将来のこと。
ケガをした直後は半年ぐらいで戻ってゆるく部活にでも行こうかな、西医体も出ようかなぐらいに思っていました。でも膝の診断を聞いてからはバドミントンをすることが怖くなってしまい、もう一生まともなバドミントンはしないと決断しました。スポーツに復帰すると再発率が跳ね上がるそうです。
あと、自分が医師としてどのような働き方をするか。キャリアと自分の幸せについて、考えさせられるきっかけがありました。どうなるんでしょうか。あまりにきつい科は避けるべきなんでしょうか。
肺区域の覚え方
こんにちは、昼ご飯をぬいて検査室でぶっ倒れそうになったぬーみんです。
最近太らないために炭水化物を減量したりそもそもご飯の量をへらしていたんですが、ついに迷走神経反射か低血糖かでやってしまいました。倒れそうになったの、これで何回目なんやろ・・・気をつけよ・・・
これで検査室2回、病理標本整理1回、手術1回しんどくなったことになりますね・・
さて、今日は肺区域についてです。これがなかなか覚えられないんですよね。CBTで丸暗記したのに全部忘れました。

〈右肺〉
- 上葉(上)・・・S¹、S²、S³
- 中葉(下・前)・・・S⁴、S⁵
- 下葉(下・後)・・・S⁶、S⁷、S⁸、S⁹、S¹⁰
〈左肺〉
- 上葉(上・前)・・・S¹⁺²、S³、S⁴、S⁵ (4と5は舌区と呼ばれる)
- 下葉(下・後)・・・S⁶、S⁸、S⁹、S¹⁰
まず覚えるポイントは
- 基本2・3・5で分かれる。
- 左肺は1と2がくっついている。
- 左側に心臓がある分左肺は小さい。左にはS⁷がない。
- 左肺には中葉がない。かわりに上葉に舌区という部分がある。
次に区域の覚え方です。
ブロンコ体操というものがあるらしいですね。私はまだ覚えていませんが。
実は区域の番号付けには一定の基準があります。
「上→中(舌)→下、上から下、後ろから前、外側から内側」
これを1つ知っておけば覚えやすくなるのではないでしょうか。
「丸暗記しない、1つの法則から考える」っていう某MTM先生の声が聞こえてきそうですね。
聴診するときにもだいたいどのあたりが何の区域かわかるとカルテも書きやすくなります。次のサイトは超絶優秀な研修医の先生が教えてくれたサイトです。


「胸側は上から1・3・5、背中側は上から2・6・10」って覚えると使いやすいんじゃないですかねー
先生にはついでに気管分岐についても教えてもらったんですがややこいので今日は割愛します。
最後に今日見学した気管支鏡検査についてザックリ!
〈目的〉
肺または気管支など呼吸器の病気を正確に診断するために、口または鼻からのどを通して気管支鏡(気管支ファイバースコープ)を気管や気管支の中に挿入して内腔を観察したり、組織や細胞、分泌物などの検体を採取する検査
〈適用〉
- 血痰
- 持続する原因不明の咳嗽
- 胸部レントゲン写真やCT写真で肺に異常陰影がみられ、肺癌や感染症、炎症などが疑われる
- 喀痰検査で癌細胞を疑う所見がみられる
- その他、肺、気管支の原因不明の異常。
〈副作用〉
めっちゃ簡単にいえば、ガンっぽかったり原因不明の症状があるときに気管支を観察して、ついでにサンプルもとってこようっていう検査ですね。
かなり患者さんに負担のかかる検査なので原則1回ですべて観察してサンプルを取りきる必要があります。
急性心不全分類、Forrester分類
こんにちは、最後から2番目の夏休みがケガで消えるのをくっそーーーーって嘆いているぬーみんです。
今回は久々に医学ネタ、フォレスター分類をまとめようと思います。
フォレスター分類は急性心不全の患者に対して、スワンガンツカテーテルによって得られた数値で分類して重症度を評価する指標です。重症度評価は後の治療方針に影響します。
以前にも書いた通りスワンガンツカテーテルで測定できる項目は
- 心内圧の測定
- 心拍出量(CO)の測定
- 酸素飽和度の測定
です。

forestter分類で基準となる数値は
- 心係数(CI) = 心拍出量(CO) ÷ 体表面積・・・末梢循環の指標
- 肺動脈楔入圧(PCWP) = 左房圧・・・肺うっ血の指標
つまりCIが低いほど末梢まで血が行き届いておらず、PCWPが高いほど左心不全症状の肺うっ血が強い、ということを意味します。
で、CIは熱希釈法によるCO測定から、PCWPは心内圧測定の機能で知ることができます。
- Ⅰ群は正常。安静・経過観察。
-
Ⅱ群は肺うっ血なので水分を抜くか、体循環に血液を逃がさないといけません。利尿薬、血管拡張薬の投与・経過観察
- Ⅲ群は末梢循環不全なので循環血漿量、つまり血管内の水分を増やさないといけません。輸液が有効。強心薬も使用される。(入れて叩く作戦)
- Ⅳ群は循環が破綻しています(心原性ショック)。心臓を無理やり動かしたり拍出の補助をしなければいけません。強心剤の投与・大動脈内バルーンパンピング(IABP)・経皮的心肺補助(PCPS)
このように全く治療が異なっています。状態を評価して適切に治療を選択することが救命につながります。
ACL仲間
8/31、サーバーがすべてリセットされる日にブログを書いているぬーみんです。(元ネタはアニメ、ゼーガペイン)
忘れるな、わが痛み。消させるな、この思い。ってな
某大病院のリハビリ科に通っているのですが、最近一緒にリハビリを頑張る仲間ができました(って勝手に思ってる)。名付けてACL仲間!!
構成員を大まかにグループ分けすると
- 中高生女子:ダンス、柔道(両足同時)、バスケ、バレー(過去に逆の足も手術している)など部活・授業中のケガ
- 中年女性:バドミントン、バレーなど社会人サークルでのケガ、滑ってこけた
- 男性(少数):バイク事故(80代の老人が運転する車が逆走してきてぶつかった)、アメフト(大男3人にタックルされた)
という感じです。今のところ術後リハの人しか知りません。ACLは圧倒的に女性が多いようです。
リハ仲間が自分の足で動けるようになっているのを見ると自分もきっと治るんだっていう希望が湧いてきます。あと将来自分がどんな筋トレをするのかっていう参考にもなります。
そしてPTさんと実習生2人。PTさんは壮絶な過去があるようです。(後日書くかも)
ACL仲間で一番気になってるのはとあるおじさんです。この人は術後9か月で年齢は60歳近くの人です。驚いたのはなんと35歳下の彼女がいるということ。自分より若いぞ(いわゆるパ〇活?)。世の中に出ても恥ずかしくないマナーを身につけさせてあげたいらしいです。
この方はデザイナーをされているそうで今は有名大学教授の別邸のデザインを手掛けているとか。道具には人一倍こだわっているらしく、キーボードやマウスが壊れたら同じ型のを300個ぐらい買ってきて一番手になじむのもを採用するらしいです。1ミス15秒、積もれば仕事が遅れるっていう理論。仕事人ですなぁ・・・ちなみに何個か会社を作って節税するぐらいにはお金持ちみたいです。
さらにこの方の囲碁仲間に某大の医学部教授がいて、その先生曰く某大病院の病院としてのデザインは最悪らしいぞっていう話題も持ち上がりました。例えばエレベーターが2か所しかない、職員エレベータと緊急エレベーターが兼用、入退院玄関と救命センターの入り口が同じ、屋上ヘリポートから救命センター直通のエレベーターがない、など。まあ、ホテルのデザイナーがデザインしたらそうなるわけですねえ。
ACL仲間、今後も増えていくことでしょう。面白い出会いがあるといいなあって思ってます。
下宿に戻ってリハビリ初め
ご無沙汰しています、ぬーみんです。
某大のリハビリ科に本格的に通うため、28日に下宿に戻りました。振り返ると17日からだったので史上最長の帰省だったことになります。両親には本当にお世話になりました・・・
21日に診断を受けて足を曲げても大丈夫って言われて以来、家で曲げ伸ばしを繰り返してきました。動かしているうちに上がらなかった足もあげられるようになりました。
リハビリに通った4日の成果:膝関節可動域(無理やり)
8/28・・105度
8/29・・110度
8/30・・125度
8/31・・135度
順調に可動域が広がっています。
リハビリでは温熱療法(通称足湯)、超音波療法、振動、マッサージで温めたり血腫をほぐして可動域を増やそうとしています。
ひざの内側、おそらく内側側副靭帯や内側膝蓋大腿靭帯の付け根がものすごく痛くて曲げにくいですね・・・
可動域的には順調に回復してるんですが、問題は筋力低下ですね・・・先生になんてののしられることやら・・・
ちなみに可動域の測量の仕方です。

大腿骨は大転子を基準とするので、実は思っているより数値としては曲がっていません。
簡単に測る目安は、
120:曲げてる足を伸ばしている足の膝まで持ってくる
135:お尻から曲げている足までの距離が拳2個分
だそうです。
SvO₂からわかること
どーも、散歩に出してくれない犬の気分を感じてるぬーみんです。
今日は気晴らしに映画を見に行くことになりました。お優しい母上が買い物のついでに車で送ってくれました。見た映画は・・・・銀魂!!
原作はもともと好きでどこまで忠実に再現してくれるのか楽しみにしていましたが、忠実さの中にもまた実写の別の良さがあったのではないでしょうか。アニメ実写としては傑作ではないかと思います。赤い彗星の某キャラとか青き衣の某キャラが出てきたのは吹き出しました。パクりすぎやろ(笑)(笑)
さて、今日はSvO₂(混合静脈血酸素飽和度)についてです。
SvO₂を測定するにはスワンガンツカテーテルを用います。このスワンガンツカテーテルは静脈から穿刺するため侵襲度が低く、多くの情報を得ることができる点で重宝されています。
検査項目
- 心内圧の測定
- 心拍出量(CO)の測定
- 酸素飽和度の測定
検査目的
-
心不全や短絡疾患が疑われる患者さんに対し、心機能異常の詳細な把握(何処でどんな異常が起こっているのか)をするために行われる。
検査項目の1,2は急性心不全の重症度分類のForester分類を知るために行われます。一方3はシャントや酸素需給バランスを知るのに便利な数値です。SvO₂は3の項目を利用して測定します。
出典: http://med-infom.com/?p=937
SvO₂の目的を一言で表すと酸素の需給バランスの指標、ということです。
集中治療の領域ではCO(心拍出量)を重視しており、十分ではないと判断されればカテコラミンなど強心薬を投与して循環を保つようにしています。しかしただCOを上げればいいということでもありません。強心薬の過量投与の原因で、心仕事量が増加し、心臓虚血、心筋梗塞が増加し、術後心不全の原因になりかねないという指摘もあるそうです。
需要と供給のバランスを評価することは強心薬の適正使用を促し、術後のトラブルを減らすことにつながります。
出典:https://ameblo.jp/anestheman/entry-11043603115.html
SvO₂ = SaO₂ - VO₂/(1.34×Hb×CO)
で表されることから、SvO₂の決定因子は
- SaO₂: 動脈血酸素飽和度 (正常であればSpO₂で判断できる)
- VO₂: 酸素消費量
- Hb: ヘモグロビン濃度
- CO: 心拍出量
の4つです。正常であればSvO₂は全身の酸素消費量と酸素供給量の比が関係していることがわかります。
もし異常があれば
- 肺(酸素供給)
- 心臓・ヘモグロビン(運搬機能)
- 細胞組織(酸素需要)
のいずれかに異常があるということです。
出典:http://drmagician.exblog.jp/16649606/

集中治療の領域ではSvO₂の低下はCOの低下を意味するようです。ただ、循環がそこそこ安定しているのに低下する場合には貧血や発熱が考えられます。
一方低体温による代謝低下や敗血症、アナフィラキシーのような血流分布異常ではSvO₂は上昇します。また心内シャントや全身シャントでも上昇します。